Лейкоз
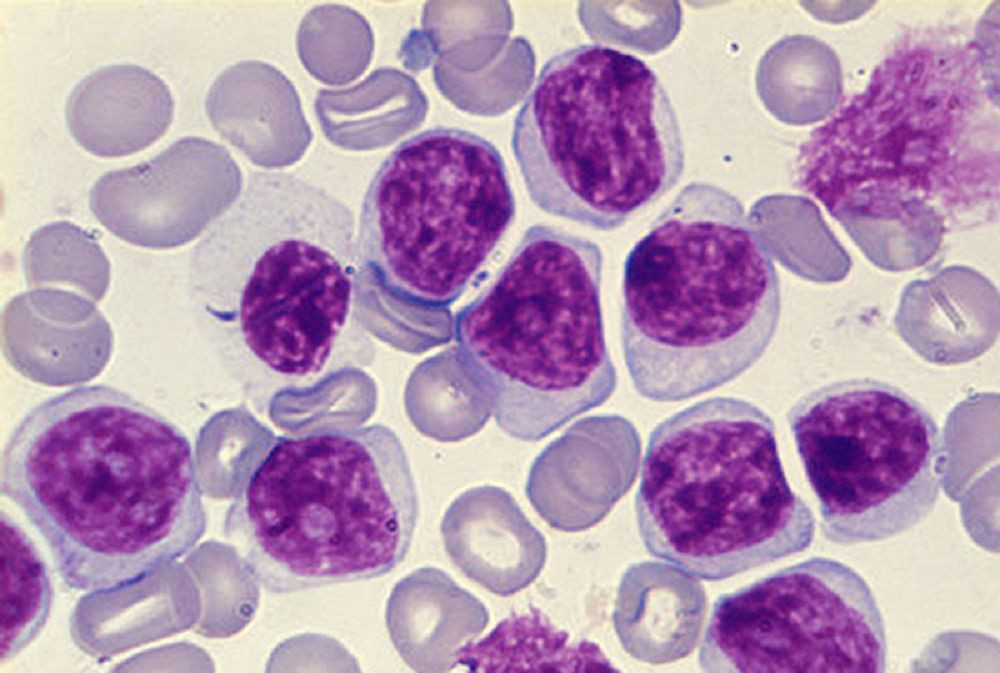
Лейкоз (лейкемия, рак крови) – это злокачественное заболевание кроветворной системы, при котором происходит бесконтрольное размножение незрелых белых кровяных клеток костного мозга. Постепенно незрелые клетки замещают нормальные клетки костного, что приводит к появлению дефицита белых клеток крови.
Другие Онкология: диагностика и лечение: Карцинома молочной железы Лимфолейкоз
Впервые эту болезнь описали в 1827 году. С тех пор ученые и медики пытаются разгадать основные механизмы развития данного заболевания, а также разработать эффективные методики лечения. Стоит отметить, что, несмотря на отсутствие понимания точных причин и механизмов развития болезни, медикам и ученым удалось многого достичь в лечении лейкозов, о чем речь пойдет позже.
Согласно статистическим данным, ежегодно в мире регистрируется свыше 250 тысяч смертей от различных типов лейкоза [1]. По уровню смертности от раковых заболеваний лейкозы разместились на 11-й строчке [2]. Отметим, что уровень заболеваемости лейкозами каждый год растет. Связано это, прежде всего, с растущим числом населения планеты. Как показывают наблюдения, чаще всего лейкемией заболевают люди в развитых странах. Это страны Центральной и Западной Европы, США, Австралия, Канада, Япония и другие развитые государства. Самый низкий уровень заболеваемости отмечается в странах северо-западной части Африки [3].
Причины развития лейкоза
До сих пор доподлинно неизвестна причина ни одного из видов лейкозов. В настоящее время медики говорят о факторах риска, которые могут увеличивать вероятность развития заболевания.
Как и все остальные виды рака, лейкоз возникает из-за поломок в генетическом аппарате клетки. Известно несколько мутаций, которые могут приводить к подобным патологическим изменениям. Возникать они могут спонтанно, под воздействием радиации или иных негативных факторов [4].
Установлено, что у некоторых людей имеется генетическая предрасположенность к лейкозу. Исследования, в которых подробно описаны семейные анамнезы, а также наблюдения за близнецами четко указывают на генетический фактор болезни (который может и не реализоваться) [5]. Поэтому, если у вас имеются родственники, страдавшие лейкозом, то вам следует обратиться к врачу-гематологу за консультацией. В настоящее время можно установить наличие мутаций в ряде генов, которые ассоциированы с риском развития тех или иных видов лейкоза.
Виды лейкозов
Существует большое количество лейкозов, и классификация данной патологии достаточно сложная. Примечательно, что в нее постоянно вносятся изменения, поэтому окончательного варианта классификации пока нет. Однако в рамках данного материала читателю важно ознакомиться с основными видами лейкозов, поскольку каждый из них имеет свои особенности течения и лечения.
Все виды лейкозов делятся на две большие группы:
- Острый лейкоз – характеризуется достаточно быстрым увеличением количества атипичных клеток в костном мозге. Симптомы заболевания нарастают быстро, а пациент нуждается в скорейшем лечении. Острые лейкозы чаще всего встречаются у детей.
- Хронический лейкоз – характеризуется медленным течением заболевания (месяцы и годы). В отличие от острых лейкозов, хронические формы лейкемии чаще всего встречаются у взрослых пациентов, однако возможны и у детей.
В зависимости от типа клеток, которые подверглись озлокачествлению, лейкозы делятся на следующих два вида:
- Лимфобластный лейкоз – разновидность болезни, при которой раковыми становятся клетки, образующие лимфоциты (основные клетки иммунной системы, борющиеся с инфекциями).
- Миелоидный лейкоз – тип лейкоза, при котором раковыми становятся клетки, формирующие красные кровяные тельца (эритроциты), тромбоциты и некоторые виды белых кровяных клеток.
Комбинируя две приведенные классификации, мы получим 4 основных вида лейкоза:
- Острый лимфобластный лейкоз (ОЛЛ) – основной тип лейкоза, который встречается у детей. Болезнь также может возникать у пожилых лиц старше 65 лет. Примечательно, что дети намного лучше переносят лечение острого лимфобластного лейкоза. Несмотря на тот факт, что болезнь в подавляющем большинстве случаев встречается среди детей, согласно данным Американского онкологического сообщества, 80% всех смертей от ОЛЛ приходятся на взрослых пациентов [6].
- Хронический лимфоцитарный лейкоз (ХЛЛ) – чаще всего встречается у лиц старше 55 лет. В редких случаях хронический лимфолейкоз встречается у лиц младше 55 лет и крайне редко развивается у детей. Согласно статистическим данным, 5-летняя выживаемость после лечения ХЛЛ составляет порядка 85% [7].
- Острый миелоидный лейкоз (ОМЛ) – чаще всего встречается среди взрослых пациентов (главным образом, у мужчин). Пятилетняя выживаемость после лечения ОМЛ составляет около 20%. Однако некоторые подтипы ОМЛ (например, острый промиелоцитарный лейкоз) очень хорошо поддаются лечению, и 5-летняя выживаемость после лечения составляет 90% [8].
- Хронический миелоидный лейкоз (ХМЛ) – главным образом, встречается среди взрослых и очень редко у детей. ХМЛ хорошо поддается лечению, а 5-летняя выживаемость пациентов составляет порядка 90%.
Существуют и некоторые специфические разновидности лейкозов, к которым относятся:
- Волосатоклеточный лейкоз (ВКЛ) – особая разновидность хронического лимфолейкоза, при котором образуются В-клетки с неровными, «волосатыми» краями. До 80% заболевших – взрослые мужчины. Болезнь хорошо поддается лечению. Десятилетняя выживаемость при ВКЛ составляет 95-100%.
- Т-клеточный пролимфоцитарный лейкоз (Т-ПЛЛ) – очень редкая и агрессивная форма лейкоза, которая чаще встречается у взрослых мужчин. В данном случае озлокачествлению поддаются не В-, а Т-клетки. Т-ПЛЛ очень сложно поддается лечению. Около 50% заболевших умирает в течение нескольких месяцев после постановки диагноза.
Симптомы лейкоза
Симптоматика данного заболевания во многом зависит от типа лейкоза. Как правило, при острых и хронических лейкозах пациентов беспокоят следующие симптомы:
- Увеличение лимфатических узлов.
- Беспричинное повышение температуры тела.
- Ночная потливость.
- Частые инфекционные заболевания.
- Повышенная утомляемость и слабость.
- Увеличение объема внутренних органов, из-за чего появляется вздутие живота.
- Потеря аппетита.
- Потеря веса.
- Боль в костях и суставах.
Примечательно, что при лейкозах может ухудшаться функционирования ряда внутренних органов – сердца, почек, легких, селезенки и печени.
Диагностика лейкозов
Для постановки диагноза в первую очередь проводится осмотр, при котором врач оценивает размеры лимфатических узлов, а также проводит пальпацию печени и селезенки.
Обязательным этапом в диагностике лейкозов является анализ крови, при котором определяется абсолютное число лимфоцитов и других форменных элементов.
Для постановки диагноза больному выполняют биопсию костного мозга, которая проводится под местной анестезией.
Для уточнения диагноза проводятся такие исследования как иммунофенотипирование (определение специфических рецепторов на поверхности лимфоцитов) и цитогенетические исследования (исследование хромосом кровяных клеток). В ряде случаев возникает необходимость в исследовании жидкости спинного мозга на предмет наличия в ней раковых клеток.
Помните, что в диагностике и лечении таких тяжелых заболеваний как лейкоз важно услышать мнение других специалистов. Второе мнение врача позволяет минимизировать ошибки и добиться лучших результатов. Это абсолютно нормальная практика, поэтому обратитесь к другому врачу за консультацией, предоставив ему результаты предыдущих исследований.
Лечение лейкоза
В большинстве случаев лейкозы лечатся с помощью медикаментов. Как правило, это полихимиотерапия, включающая в себя сразу несколько химиопрепаратов. В некоторых случаях применяется и радиотерапия, а также трансплантация костного мозга (в частности, при рецидивах заболевания).
Лечение каждого из лейкозов имеет свои особенности. Рассмотрим варианты лечения основных видов заболевания.
Лечение острого лимфобластного лейкоза
Лечение при остром лимфобластном лейкозе включает в себя следующие этапы:
- Подготовительное лечение. Это короткий курс химиотерапии (около недели), который необходим для подготовки организма к основному лечению. Изначально в организме больного содержится большое количество раковых клеток. Подготовительный этап позволяет уменьшить их общее количество и остановить рост. Отметим, что при разрушении раковых клеток в кровь выбрасываются продукты обмена, оказывающие токсическое действие на почки и другие органы. Поэтому на начальных этапах бороться с болезнью нужно осторожно, чтобы не навредить организму.
- Индукционная терапия. Целью индукционной терапии является достижение ремиссии. Как правило, такое лечение длится около 8 недель. При этом используются комбинации преднизона, винкристина, а также антрациклинов и аспарагиназы.
- Консолидация и интенсификация. Этот этап лечения длится от 2 до 4 месяцев. Основная цель – уничтожить оставшиеся раковые клетки системы крови. На этом этапе могут использоваться такие препараты как метотрексат, винкристин, циклофосфамид, цитарабин и другие.
- Реиндукция. Это, по сути, повторение индукционного этапа лечения. Цель реиндукции заключается в минимизации рецидива заболевания.
- Поддерживающая терапия. Целью поддерживающей терапии является устранение всех опухолевых клеток, которые все еще могли остаться после вышеперечисленных этапов лечения. На протяжении длительного периода времени пациенту вводят небольшие дозы химиопрепаратов. Длительность поддерживающей терапии рассчитывается таким образом, чтобы общий курс лечения составлял 2-3 года в зависимости от состояния больного.
Лечение хронического лимфолейкоза
Лечение хронического лимфолейкоза направлено на остановку прогрессирования заболевания, поскольку полностью избавиться от патологии на сегодняшний день невозможно.
В лечении ХЛЛ применяется химиотерапия (хлорамбуцил и циклофосфамид) в сочетании с глюкокортикоидными препаратами (прендизон или преднизолон). Глюкокортикоиды используются для подавления аутоиммунных процессов, которые часто сопровождают ХЛЛ.
Лечение острого миелоидного лейкоза
В лечении острого миелоидного лейкоза также используются комбинации химиопрепаратов, которые назначаются в качестве индукционной терапии. Как и случае с острым лимфобластным лейкозом, пациенту затем проводят консолидированную и поддерживающую терапию, целью которых является уничтожение имеющихся в организме злокачественных клеток. Поддерживающая терапия при ОМЛ также предполагает использованием химиопрепаратов в низких дозировках, но на протяжении длительного периода времени.
Лечение хронического миелоидного лейкоза
В настоящее время наиболее эффективным вариантом лечения хронического миелоидного лейкоза является применение цитостатического противолейкозного таргетного препарата иматиниб. Этот препарат позволяет добиться стойкой ремиссии, а также имеет сравнительно мало побочных эффектов, что делает его препаратом выбора для лечения ХМЛ.
Пересадка костного мозга
Одним из вариантов лечения лейкозов является пересадка стволовых клеток костного мозга. Как правило, к такой мере врачи прибегают в тех случаях, когда химиотерапия и другие варианты лечения не приводят к ожидаемым результатам, или же, когда у пациента случается рецидив заболевания.
В зависимости от типа лейкоза и состояния больного пересадка костного мозга может быть аллогенной или аутологичной. В первом случае используются стволовые клетки донора (как правило, близкого родственника), а во втором случае – стволовые клетки самого пациента. Если стволовые клетки костного мозга пациента подходят для пересадки, то перед высокодозной полихимиотерапией их отбирают и замораживают. Высокодозная полихимиотерапия уничтожает не только злокачественные клетки, но и костный мозг. После этой процедуры пациенту вводят стволовые клетки костного мозга, которые на протяжении нескольких недель формируют новый костный мозг.
Если лечение не помогает
В большинстве случаев лейкозы успешно лечатся благодаря современным методам лечения. Однако медицина не всесильна, и поэтому при некоторых особо агрессивных лейкозах пациентам лечение не помогает. В таких случаях пациенту нужна паллиативная терапия, направленная на устранение болезненных ощущений и других патологических симптомов.
Показать источники
- Lozano R, et al. «Global and regional mortality from 235 causes of death for 20 age groups in 1990 and 2010: a systematic analysis for the Global Burden of Disease Study 2010». Lancet. 380 (9859): 2095–128.
- Mathers, Colin D, Cynthia Boschi-Pinto, Alan D Lopez and Christopher JL Murray (2001). «Cancer incidence, mortality and survival by site for 14 regions of the world». Global Programme on Evidence for Health Policy Discussion Paper No. 13. World Health Organization.
- World Cancer Report 2014. World Health Organization. 2014. pp. Chapter 5.13.
- Radivoyevitch, T; Sachs, R K; Gale, R P; Molenaar, R J; Brenner, D J; Hill, B T; Kalaycio, M E; Carraway, H E; Mukherjee, S (2015). «Defining AML and MDS second cancer risk dynamics after diagnoses of first cancers treated or not with radiation». Leukemia. 30 (2): 285–294.
- Wiernik, Peter H. (2001). Adult leukemias. New York: B. C. Decker. pp. 3–15.
- «Key Statistics for Acute Lymphocytic Leukemia (ALL)». American Cancer Society. 8 January 2019.
- Finding Cancer Statistics » Cancer Stat Fact Sheets »Chronic Lymphocytic Leukemia Archived 16 April 2008 at the Wayback Machine National Cancer Institute.
- Colvin G. A.; Elfenbein G. J. (2003). «The latest treatment advances for acute myelogenous leukemia». Medicine and Health, Rhode Island. 86 (8): 243–6.
Источник https://www.likar.info/bolezni/Lejkoz/