Артериальная гипертензия

Артериальная гипертензия (АГ) – это термин, который обозначает регулярное и стойкое повышение артериального давления (АД). Для систолического АД (САД) это цифры от 140 мм рт.ст, для диастолического (ДАД) – от 90 мм рт.ст. и выше 1 . Также существует понятие пульсового давления, которое определяется как разница показателей САД и ДАД 2 .

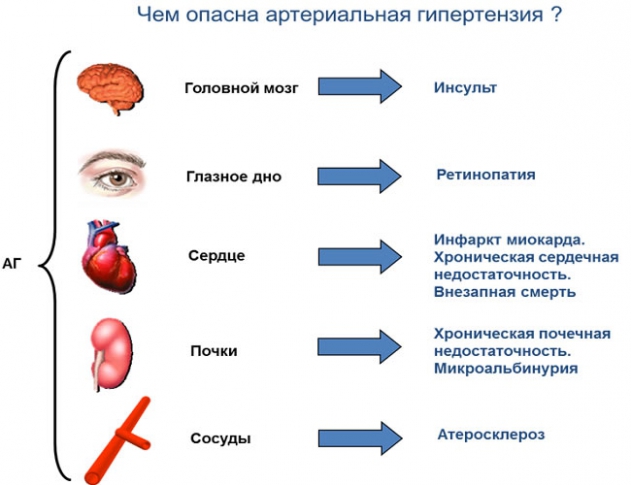
Среди взрослого населения артериальной гипертензией страдают от 30 до 45% 2 . Это ведущий фактор риска по развитию таких серьезных заболеваний, как инсульт, ишемическая болезнь сердца и ее осложнения:
- Инфаркт миокарда;
- Сердечная недостаточность;
- Поражения почек;
- Нарушения в работе центральной нервной системы с развитием деменции (слабоумия).
Виды артериальной гипертензии
Повышение артериального давления — основная причина смертности и инвалидности 2 . Доказана прямая связь между повышенным уровнем АД и риском сердечно-сосудистых событий (инфарктов, инсультов) для всех возрастных групп 2 .
Артериальная Гипертензия (АГ) может быть 2 :
Первичная гипертензия (эссенциальная)
- Развитие связывают со специфическими изменениями в сосудах и нервной регуляции. Еще ее называют гипертонической болезнью. Это хроническое заболевание, основным симптомом которого является длительное и стойкое повышение артериального давления.
Вторичная гипертензия (симптоматическая)
- Причиной вторичной гипертензии является поражение различных органов и систем.
Причины
Точные причины возникновения эссенциальной АГ еще изучают, но уже выявлены предрасполагающие факторы.
Риск артериальной гипертензии повышен при:

Ожирении или наличии избыточного веса

Наследственной предрасположенности

Злоупотреблении алкоголем


Чрезмерном употреблении соли (больше 5 г в день)

Недостаточной физической активности (гиподинамии)

Также попасть в группу риска артериальной гипертензии могут люди старшего возраста. Чем старше человек, тем выше риск развития АГ, особенно это прослеживается после 60 лет, когда распространенность заболевания достигает 60%. Определение риска артериальной гипертензии и его снижение — задача первичной профилактики АГ.
Классификация артериальной гипертензии
Различают степени и стадии АГ. Степени артериальной гипертензии определяются по уровню повышения АД. Основой диагностики АГ является обнаружение повышенного АД при двух и более последовательных измерениях 1 .
До 2018 года для установления диагноза АГ достаточно было показателей «офисного» давления, то есть того, которое измеряли непосредственно в кабинете врача. Согласно новым рекомендациям Европейского общества кардиологов, для этого необходимы повторные измерения «офисного» АД или внеофисные измерения, включающие суточное отслеживание (мониторирование) АД или самоконтроль 3 .
| Категория | САД (мм рт.ст.) | ДАД (мм рт.ст.) | |
|---|---|---|---|
| Оптимальное АД | < 120 | и | < 80 |
| Нормальное АД | 120-129 | и / или | 80-84 |
| Высокое нормальное АД | 130-139 | и / или | 85-89 |
| АГ 1 степени | 140-159 | и / или | 90-99 |
| АГ 2 степени | 160-179 | и / или | 100-109 |
| АГ 3 степени | ≥ 180 | и / или | ≥ 110 |
| Изолированная систолическая гипертензия | ≥ 140 | и | < 90 |
Стадии артериальной гипертензии
Стадии выделяются в зависимости от того, какие органы-мишени поражены, а также по наличию таких сопутствующих заболеваний или ассоциированных состояний, как сахарный диабет и хроническая болезнь почек 3 .
Органы-мишени
Сетчатка глаза
Сердце и сосуды
Головной мозг 3
Поражение органов-мишеней и сопутствующих состояний, связанных с АГ, отсутствует.
Факторы сердечно-сосудистого риска:
- Мужской пол;
- Возраст от 55 лет и старше для мужчин и 65 лет — для женщин;
- Наследственность — развитие заболеваний сердечно-сосудистой системы и АГ в молодом возрасте у близких родственников;
- Ранняя менопауза у женщин;
- Гиподинамия;
- Тахикардия — ускорение частоты сердечных сокращений более 80 ударов в минуту;
- Курение, при этом в зоне риска находятся и те, кто бросил курить;
- Нарушения липидного обмена, которое выявляются по результатам липидограммы: уровень общего холестерина крови более 4,9 ммоль/л, холестерина липидов низкой плотности — более 3 ммоль/л, холестерин липидов высокой плотности менее 1 ммоль/л для мужчин и 1,2 ммоль/л для женщин, показатель триглицеридов превышает 1,7 ммоль/л;
- Уровень мочевой кислоты в крови, как показатель работы почек — от 360 мкмоль/л у женщин и от 420 мкмоль/л у мужчин;
- Нарушения углеводного обмена: глюкоза крови натощак 5,6–6,9 ммоль/л, признаки нарушения толерантности к глюкозе;
- Избыточный вес, который оценивается по индексу массы тела (для подсчета ИМТ массу в килограммах нужно разделить на рост в метрах в квадрате). Если ИМТ более 25, но менее 30, то это говорит о наличии избыточного веса, от 30 и выше — ожирение.
Умеренное повышение АД, которое сопровождается головной болью средней интенсивности, возможна тахикардия (учащенное сердцебиение), тошнота, рвота, шум в ушах, ноющие боли в области сердца, отсутствие эффекта от привычной терапии.
3 стадия артериальной гипертензии диагностируется, если имеется хроническая болезнь почек С4-С5 стадии, иногда в сочетании с сахарным диабетом и различными поражениями органов-мишеней. При этом сахарный диабет рассматривается как дополнительное состояние, усиливающее риск.
- глюкоза крови натощак в двух подряд измерениях — 7 и более ммоль/л,
- гликолизированный гемоглобин HbA1c от 6,5% и выше,
- глюкоза крови после нагрузки или при случайном измерении – 11,1 ммоль/л и выше.
Стратификация риска при артериальной гипертензии
Дополнительно к степеням и стадиям АГ определяется категория риска сердечно-сосудистых осложнений.
Чтобы определить риск развития сердечно-сосудистых осложнений, оцениваются:
- Уровень артериального давления;
- Факторы риска;
- Поражение органов-мишеней;
- Ассоциированные клинические состояния;
- Сахарный диабет.
Дополнительно к степеням и стадиям АГ определяется категория риска сердечно-сосудистых осложнений.
Чтобы определить риск развития сердечно-сосудистых осложнений, оцениваются уровень артериального давления, факторы риска, поражение органов-мишеней, ассоциированные клинические состояния, сахарный диабет. Особенно важна оценка риска для пациентов с АГ 1 и 2 стадии 2 .
Всего выделяют 4 вида риска — от низкого до очень высокого 2 . Чаще всего риск рассчитывают по шкале SCORE 2 . Это инструмент для оценки вероятности смертельного сердечно-сосудистого заболевания в течение 10 лет. Он представляет собой калькулятор, в который вносятся все данные пациента: уровень систолического и диастолического АД, возраст, пол, показатели липидограммы (холестерин липидов высокой плотности), предрасполагающие факторы, такие как курение. Затем по специальным формулам рассчитывается суммарный сердечно- сосудистый риск в процентах. Оценка риска при артериальной гипертензии помогает спрогнозировать развитие ее осложнений.
Уровни риска
Низкий риск
Для этой категории 10-летний риск по шкале SCORE составляет менее 1%.
Средний (умеренный) риск
- 10-летний риск по шкале SCORE от 1 до 5%.
- Артериальная гипертензия 2 степени.
Высокий риск
К нему относят большинство пациентов с АГ и сопутствующим сахарным диабетом
Высокий риск должен быть диагностирован по одному из следующих критериев:
- 10-летний риск по шкале SCORE от 5 до 10%.
- Умеренная хроническая болезнь почек с показателями скорости клубочковой фильтрации (СКФ) 30–59 мл/мин/1,73 м 2 .
- Гипертрофия левого желудочка по данным электрокардиографии и эхокардиографии, обусловленная артериальной гипертензией.
- Наличие бляшки в сосуде, которая перекрывает просвет артерии на 20-49% по данным ангиографии.
- Существенно выраженный один фактор риска, особенно повышение уровня холестерина >8 ммоль/л, например, при семейной гиперхолестеринемии, или АГ 3-й степени (АД ≥180/110 мм рт. ст.).
Очень высокий риск
Устанавливается по наличию хотя бы одного из следующих критериев:
- Подтвержденный диагноз сердечно-сосудистого заболевания, который поставили по клиническим проявлениям или подтвердили с помощью инструментальных исследований.
- К клиническим признакам относятся инфаркт миокарда, острый коронарный синдром, коронарная реваскуляризация (восстановление кровотока в сосудах сердца) или артериальная реваскуляризация любой другой локализации, инсульт, преходящее нарушение мозгового кровообращения, аневризма аорты, заболевание периферических артерий.
- Тяжелая хроническая болезнь почек с СКФ менее 30 мл/мин/1,73 м 2 .
- Сахарный диабет с поражением органов-мишеней: например, протеинурия (белок в моче) или сочетание с основными факторами риска, такими как АГ 3 степени или повышенный уровень холестерина.
- Результаты визуализации: значимая атеросклеротическая бляшка, которая перекрывает просвет сосуда более чем на 50% по данным ангиографии или ультразвукового исследования; без учета увеличения толщины стенки сонных артерий.
Пример расчета риска в зависимости от стадии гипертонической болезни
| Стадии ГБ | Другие факторы риска, ПОМ или заболевания | АД (мм рт.ст.) | |||
|---|---|---|---|---|---|
| Высокое нормальное | Степень 1 | Степень 2 | Степень 3 | ||
| САД 130-139 ДАД 85-89 |
САД 140-159 ДАД 90-99 |
САД 160-179 ДАД 100-109 |
САД ≥180 ДАД ≥110 |
||
| Стадия I | Нет других ФР | Низкий риск (риск 1) |
Низкий риск (риск 1) | Умеренный риск (риск 2) |
Высокий риск (риск 3) |
| 1-2 ФР | Низкий риск (риск 1) |
Умеренный риск (риск 1) |
Умеренный / высокий риск |
Высокий риск (риск 3) |
|
| ≥3 ФР | Низкий / умеренный риск (риск 1) |
Умеренный / высокий риск |
Высокий риск (риск 3) |
Высокий риск (риск 3) |
|
| Стадия II | ПОМ, ХПБ стадия 3 или СД без поражения органов |
Умеренный / высокий риск |
Высокий риск (риск 3) |
Высокий риск (риск 3) |
Высокий / очень высокий риск |
| Стадия III | Установленное ССЗ, ХПБ стадия ≥4 или СД с поражением органов |
Очень высокий риск (риск 4) |
Очень высокий риск (риск 4) |
Очень высокий риск (риск 4) |
Очень высокий риск (риск 4) |
ГБ — гипертоническая болезнь
САД — систолическое артериальное давление
ДАД — диастолическое артериальное давление
ФР — фактор риска
ССЗ — сердечно-сосудистое заболевание
ХБП — хроническая болезнь почек
СД — сахарный диабет
ПОМ — поражение органов-мишеней
После того, как определена категория риска, врач может определить те факторы, на которые можно повлиять, чтобы его снизить. Среди таких модифицируемых признаков:
- Ожирение (при ИМТ более 30), а также центральное или висцеральное ожирение, которое определяется по окружности талии.
- Социальная изоляция.
- Хронический стресс.
Также увеличивать риск могут гипертрофия левого желудочка, хроническая болезнь почек, тяжелые нарушения ритма сердца, такие как фибрилляция предсердий, и другие.
Зная категорию риска пациента, врач назначает индивидуальный график профилактических осмотров и контрольных исследований, а также подбирает соответствующую терапию. Важно также выявление бессимптомного поражения органов-мишеней: сердца, головного мозга, сосудов, почек, глазного дна, возникших по причине повышенного артериального давления, чтобы снизить вероятность развития сопутствующих заболеваний и вовремя назначить подходящее лечение 4 .
Литература
- Е.В.Фролова. Артериальная гипертензия. Russian Family Doctor, 2016, 20 (2), с.6-18.
- Артериальная гипертензия у взрослых. Клинические рекомендации. Российское кардиологическое общество. 2019.
- 2018 ЕОК/ЕОКГ Рекомендации по лечению больных с артериальной гипертензией. Клинические рекомендации. Российский кардиологический журнал, 2018, 23 (12), с.143-228.
- Д.В.Небиеридзе и др. Европейские рекомендации по диагностике, лечению и профилактике артериальной гипертензии 2018 года: комментарии специалистов Российского кардиологического общества. Артериальная гипертензия, 2018, 24 (6), с.602-623.
АО «Санофи Россия»
Ул. Тверская, 22 БЦ Саммит
125375 Москва Россия
+7-495-721-14-00
© 2023.
ВСЕ ПРАВА ЗАЩИЩЕНЫ. Сайт предназначен только для посетителей старше 18 лет из Российской Федерации.
Дата последнего обновления информации: 24.10.2023
- Официальное уведомление
- Обратная связь
- Карта сайта
- Для специалистов
Источник https://helpheart.ru/arterialnoe-davlenie/ob-arterialnom-davlenii/arterialnaya-gipertenziya-stepeni-stadii-faktory-riska/