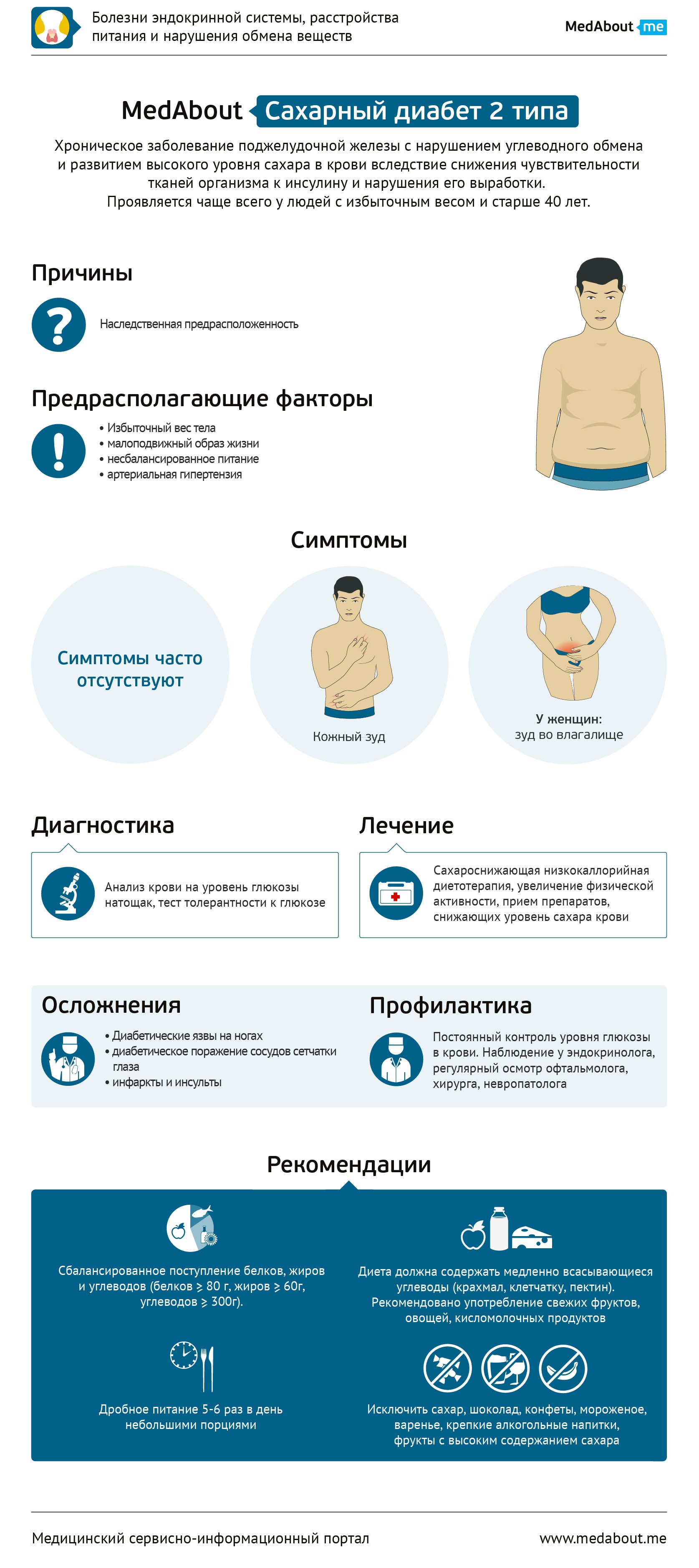
Сахарный диабет 2 типа
Сахарный диабет (СД) второго типа (инсулиннезависимый диабет) – нарушение углеводного обмена, вызванное чаще всего инсулинорезистентностью клеток организма (потерей чувствительности к гормону инсулину), а в дальнейшем — инсулиновой недостаточностью (нарушением секреции инсулина из-за истощения компенсаторных возможностей поджелудочной железы). Под инсулинорезистентностью понимают невосприимчивость к инсулину инсулин-чувствительных клеток и тканей при достаточном количестве данного гормона в крови. Это приводит к нарушению поступления глюкозы в клетки и повышению концентрации сахара в крови. Как следствие, происходит нарушение и жирового обмена с последующим развитием системного атеросклероза.
В отличие от сахарного диабета 1 типа, 2 тип диабета развивается в более позднем периоде жизни и характеризуется медленным нарастанием симптомов. Несмотря на позднее развитие, сахарный диабет 2 типа имеет генетическую предрасположенность. Однако, реализуется данная предрасположенность в более позднем возрасте. Болезнь встречается чаще у людей старше 40 лет, имеющих избыточный вес. А после 50 лет, по статистике, этим заболеванием страдает уже каждый десятый житель планеты.

Как укрепить иммунитет с помощью коррекции рациона питания и ЗОЖ
Вы или ваши близкие часто болеют? Узнайте, как самостоятельно повысить иммунитет доступными способами, значительно улучшив качество жизни.
Симптомы
Особенностью заболевания является длительное бессимптомное течение. Выявляется оно чаще всего либо случайно, в ходе диспансерного обследования, либо при обследовании пациентов с заболеваниями, часто сочетающимися с СД 2 типа — ожирением, ишемической болезнью сердца (ИБС), артериальной гипертензией, подагрой, поликистозом яичников.
Как правило, у пациентов с СД 2 типа, наряду с избыточной массой тела (или
ожирением), имеются и другие различные проявления метаболического синдрома: артериалнрая гипертензия, атерогенная дислипидемия, гиперурикемия, микроальбуминурия, нарушение свертываемости крови.
У 20–30% пациентов первым проявлением СД 2 типа могут быть инфаркт миокарда, инсульт, потеря зрения и другие осложнения данного заболевания.
Жалобы на жажду и обильное мочеиспускание могут в начале заболевания быть не выражены, но часто присутствует кожный или влагалищный зуд. Из-за данной особенности заболевания люди часто обращаются к врачу уже на поздней стадии заболевания — при наличии осложнений сахарного диабета.
В стадии выраженных клинических проявлений присутствуют жажда (употребление воды до 3–5 л в сутки); повышение аппетита; кожный зуд; учащенное и обильное мочеиспускание; плохое заживление ран; парастезии (покалывание в пальцах рук); усталость; сонливость.
Объективных нарушений, характерных только для сахарного диабета 2 типа, нет существует. Однако. У данных пациентов часто выявляются ожирение, повышение артериального давления, наличие черного акантоза (acantosis nigricans), отмечаются сухость кожи и слизистых, снижена эластичность кожных покровов, а на более поздних стадиях — дистрофические изменения кожи и ногтей.
Формы
В течении заболевания выделяют несколько фаз (этапов), отражающих различные стадии нарушения углеводного обмена.
- Фаза компенсации – отмечается нормальный уровень глюкозы при повышенном уровне инсулина, обусловленном повышением резистентности тканей к инсулину.
- Фаза субкомпенсации – отмечается периодическое повышение уровня глюкозы в крови натощак.
- Фаза декомпенсации – отмечается практически постоянно повышенный уровень глюкозы крови.
По степени тяжести течения выделяют – легкое, средней тяжести и тяжелое течение сахарного диабета.
Причины
К основным причинам развития болезни относят — совокупность генетических факторов (наследственной предрасположенности) с негативным влиянием внешней среды (нарушение питания, ожирение, сниженные физические нагрузки, инфекционные вирусные заболевания, аутоиммунные заболевания).
Как уже отмечалось, основными патогенетическими механизмами развития сахарного диабета 2 типа являются инсулинорезистентность тканей и нарушение секреции инсулина
Дополнительными факторами, вызывающими хроническую гипергликемию при СД 2 типа, являются снижение выработки гормонов желудочно-кишечного тракта в ответ на прием пищи, снижение выработки гормона глюкагона α-клетками поджелудочной железы, нарушение выведения глюкозы почками.
Возможно, определенную роль играют хроническое воспаление в кишечнике и другие факторы.
Методы диагностики
Диагностика сахарного диабета 2 типа основана на данных анамнеза, клинического осмотра, сбора жалоб, обязательного применения лабораторных (включая генетические) и инструментальных методов обследования. Диагностика направлена на проведение дифференциальной диагностики (тип диабета), тяжести состояния и возникающих осложнений
Основным методом постановки диагноза — сахарный диабет являются лабораторные исследования. Они включают — исследование содержания глюкозы плазмы крови натощак, случайное определение уровня глюкозы плазмы крови, определение концентрации гликированного гемоглобина (HbA1c) в крови. В качестве диагностического критерия СД используется уровень HbA1c ≥6,5 % (48 ммоль/моль).
В клинической практике достаточными критериями диагностики сахарного диабета 2 типов являются наличие типичных симптомов гипергликемии (полиурия и полидипсия) и лабораторно подтвержденная гипергликемия: гликемия в капиллярной крови натощак выше или равна — 6,1 ммоль/л или случайное определение выше или равна — 11,1 ммоль/л; в венозной крови – глюкоза натощак выше или равна – 7 ммоль/л или выше или равна -11,1 ммоль/л при случайном определении. При постановке диагноза врач исключает заболевания, которые проявляются сходными симптомами — жажда, полиурия, потеря веса. Это — несахарный диабет, психогенная полидипсия, гиперпаратиреоз, хроническая почечная недостаточность и др.
Проведение перорального теста на толерантность к глюкозе (ПГТТ) с 75 г глюкозы проводится лицам с подозрением на сахарный диабет в сомнительных случаях для уточнения диагноза. Критерием наличия сахарного диабета является повышение содержания глюкозы после проведения ПГТТ через 2 часа до 11,1 ммоль и выше в капиллярной или венозной крови.
При подозрении на СД2 типа и для проведения дифференциальной диагностики с диабетом 1-го типа и другими состояниями, сопровождающимися повышением содержания глюкозы, назначают исследования, напправленные на выявление аутоантител, специфичных для СД1 типа — аутоантител к инсулину (IAA), глютаматдекарбоксилазе (GAD), островковым клеткам (ICA), тирозинфосфатазе (IA-2), транспортеру цинка 8/белок секреторных гранул β-клеток (Zn-T8А), назначают проведение молекулярно-генетических исследований. Генетические исследования проводят для подтверждения генетической предрасположенности болезни, вызванной мутациями в генах, наличие которых повышает риск развития диабета 2-го типа и ожирения (гены — ADIPOQ(2), ADRB3, FTO, GHRL, GNB3, KCNJ11, LEP, LEPR, MC4R, PPARG, PPARD и другие).
Рекомендуется определение содержания C-пептида и инсулина в крови лицам с впервые выявленным СД 2 для определения секреции инсулина. При диабете 2 типа определяется повышение или нормальное содержание С-пептида при повышенном или нормальном содержании инсулина.
Для определения инсулинорезистентности (при необходимости) назначают анализ для определения индекса инсулинорезистентности. Для определения функции почек проводят расчет скорости клубочковой фильтрации (СКФ) и определяют концентрацию микроальбумина в моче.
Общеклинический анализ крови и мочи, рутинный биохимические анализы крови (кроме содержания глюкозы) не имеют самостоятельного значения и проводятся для оценки текущего состояния, диагностики основного заболевания и возможных осложнений.
Инструментальные исследования обычно проводятся для диагностики возникающих осложнений и оценки эффективности проводимого лечения (офтальмоскопия, ЭКГ, УЗИ почек, ЭХО-КГ, неврологические исследования, исследование состояния артерий нижних конечностей и другие).
Дифференциальная диагностика СД 2 проводится с СД 1 типа, моногенными и другими формами СД.
Основные используемые лабораторные исследования:
- Глюкоза (в крови) – повышение.
- Гликированный гемоглобин (HbA1С) – повышение.
- Глюкозотолерантный тест с определением глюкозы, инсулина и С-пептида.
- С-пептид – повышение.
- Общий анализ мочи – микроальбуминурия.
- Антитела к антигенам островков клеток поджелудочной железы в крови (АТ к бета-клеткам поджелудочной железы, IgG (Anti-Islet Cell antibodies) – характерны для диабета 1-го типа.
- Антитела к глутаматдекарбоксилазе (GAD — autoantibodies, anti-GAD) — характерны для диабета 1-го типа.
- Показатели жирового обмена: холестерин, ЛПВП, ЛПНП, триглицериды, аполипопротеин В, аполипопротеин А1.
Дополнительные лабораторные исследования:
- Генетические исследования: Определение HLA-антигенов (Локусы DRB1, DQA1, DQB1).
- Риск развития сахарного диабета 2-го типа и ожирения (ADIPOQ(2), ADRB3, ENPP1, FTO, GHRL, GNB3, INSIG2, KCNJ11, LEP, LEPR, MC4R, PPARA, PPARD, PPARG2, PPARGC1A, PPARGC1B, TCF7L2, UCP2, UCP3).
- Генетические исследования (сахарный диабет инсулин — зависимый и независимый),
- гены — ABCC8,AKT2,ENPP1,GCGR,GCK,GPD2,HMGA1,HNF1A, HNF1B, HNF4A, IRS1, IRS2, KCNJ11, LIPC, MAPK8IP1, MTNR1B, NEUROD1, PAX4, PDX1, PPARG, PPP1R3A, PTPN1, RETN, SLC2A2, SLC30A8, TCF7L2, WFS1.
- Определения индекса инсулинорезистентности (HOMA IR).
- Определение скорости клубочковой фильтрации (СКФ).
Основные используемые инструментальные исследования:
- Офтальмоскопия.
- ЭКГ.
- ЭХО КГ.
- УЗИ почек и брюшной полости.
- Исследование чувствительной и двигательной сферы при патологии периферической нервной системы.
- Дуплексное сканирование брахиоцефальных артерий с цветным допплеровским картированием кровотока.
- Дуплексное сканирование сосудов (артерий и вен) нижних конечностей.
Лечение
Лечение сахарного диабета 2 типа назначает врач-эндокринолог. Основным компонентом лечения сахарного диабета 2 типа является сахароснижающая гипокаллорийная диетотерапия и увеличение физической активности. Так же рекомендуется отказаться от употребления алкоголя, поскольку его сочетание с инсулином может вызвать резкое снижение глюкозы крови. Физические нагрузки должны быть аэробными — это может быть ежедневная ходьба, плавание. Препараты, снижающие уровень сахара крови, разделены на четыре группы. К первой группе относят препараты, повышающие чувствительность клеток к инсулину (сенситайзеры). К этой группе относится препараты из группы бигуанидов (метформин и тиазолидиндионы). Они подавляют продукцию глюкозы печенью, увеличивают расход глюкозы в клетках, прежде всего в мышечных, активируют анаэробный распад глюкозы и уменьшают её всасывание в кишечнике. К следующей группе относятся препараты, усиливающие выработку инсулина бета-клетками поджелудочной железы. К ним относят препараты сульфонилмочевины и глиниды (натеглинид). К группе препаратов, снижающих всасывание глюкозы в кишечнике относятся гуаровая смола и акарбоза. На стадии осложнений сахарного диабета 2 типа назначают препараты инсулина и его аналогов.
Осложнения
К осложнениям сахарного диабета 2 типа относят развитие гипергликемии и гипогликемии при неправильно подобранном лечении, лактоцидотической кома, диабетической микро- и макроангиопатии, атеросклероза и ИБС, офтальмопатии и ретинопатии, нефропатии, полинейропатии, артропатии, диабетической энцефалопатии.
При длительном течении тяжелых форм диабета могут развиваться диабетические язвы на ногах, диабетическое поражение сосудов сетчатки глаза, почек с развитием почечной недостаточности, инфаркт миокарда и инсульты.
Профилактика
Профилактика осложнений сахарного диабета 2 типа включает ряд мер. Главная причина смерти пациентов с сахарным диабетом 2 типа — это поздние осложнения, связанные с изменениями стенки сосудов. Поэтому очень важно выявлять данное заболевание на ранних стадиях – с целью подбора адекватной терапии и предотвращения развития сосудистых осложнений. В этом отношении особая роль принадлежит активному вовлечению начеления во всеобщую диспансеризацию, начиная с молодого возраста. Важны и другие массовые скрининг-исследования уровня сахара крови натощак среди широких групп населения.
Какие вопросы следует задать врачу
Какова главная причина развития сахарного диабета в данном конкретном случае?
Что самое главное в лечении сахарного диабета?
В чем главная опасность сахарного диабета?
Какие анализы наиболее важны для выявления сахарного диабета на ранних стадиях?
Советы пациенту
Предотвратить развитие сахарного диабнта 2 типа реально. Причина диабета 2 типа в меньшей степени генетика, а в большей — вредные привычки, ведущие к развитию повышения веса и, как следствие — инсулинорезистентности. Переход к здоровому образу жизни почти гарантирует защиту от развития этого заболевания. Все очень просто. Необходимо правильное питание (соблюдение низкоуглеводной диеты), физическая активность (занятия физкультурой в спортзале, не менее 30 минут ходьбы в быстром или среднем темпе не менее 5 дней в неделю) и ежегодный контроль уровня глюкозы крови во время всеобщей диспансеризации или профосмотра. Если показатель станет более 6,1 ммоль/л натощак – это повод обратиться к врачу. При наличии избыточного веса тела уровень глюкозы следует контролировать чаще.
Источник https://medaboutme.ru/zdorove/spravochnik/bolezni/sakharnyy_diabet_2tipa/